心不全に対する陽圧呼吸を再考する
さて、とっても放置していたこちらのトピック…改めて症例のおさらいです。
透析クリニック(外来透析施設)で働く同級生から臨床の相談…
「頭が小さい人で、バイパップしたらリークが100L/minとか出て…圧がかかってるかどうかも分からず無理矢理締めてとりあえず30~40L/minのリークに落ち着いた。そしたら今度、リークの値は減ったけど患者さん苦しそうで…こういう時どうするのがいいの?」…
という内容。
バックグランドとNPPV設定は下記。
既往:糖尿病、腎不全(維持透析)
経過:心不全のため酸素投与→NPPV
経過:心不全のため酸素投与→NPPV
NPPV導入設定
モード:S/T
IPAP:9hpa
EPAP:6hpa
R:15
Fio2:不明 ということで、整理していきましょう。
モード:S/T
IPAP:9hpa
EPAP:6hpa
R:15
Fio2:不明 ということで、整理していきましょう。
既往に糖尿病がありそこから腎不全となっているため腎不全から心不全を併発していることが考えられます。心不全の評価としてNYHA分類を使って評価しますが、ここでは不明なのでこの治療目的を考えていきます。
呼吸苦が訪れたら酸素投与を行うことは確実ですが、この患者さんに必要なのは効果的な酸素投与と心臓を休ませることです。
酸素投与に関してはNPPVのフローじたい高流量システムと同等なので酸素濃度をしっかりと設定すればいいことです。
そして、「心臓を休ませる」という面で考えることは「前負荷と後負荷」のこと。では、それぞれ見ていきたいと思いますが、その前に・・・当ブログで複数回登場していますが、心臓における右心系と左心系のおさらいです。
青い部分が静脈系で赤い部分が動脈系です。静脈系は、上大静脈から上肢の血液が、下大静脈から下肢の血液が還ってきて右心房へ流入します。この右心房に静脈血が流入することを念頭においてそれぞれ見ていきましょう。
青い部分が静脈系で赤い部分が動脈系です。静脈系は、上大静脈から上肢の血液が、下大静脈から下肢の血液が還ってきて右心房へ流入します。この右心房に静脈血が流入することを念頭においてそれぞれ見ていきましょう。
前負荷(preload)
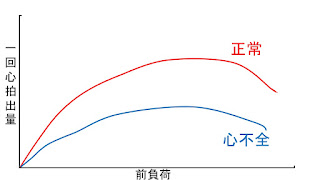
心臓に対する「前」の負荷なので体内をめぐって右心房へ流入したボリューム(血液量)をさします。この血液量が多ければ多いほど心臓の中は血液充満により伸展されその分、頑張って収縮をします。つまり、一回心拍出量(心臓が1拍動で送り出す血液量)は増加するわけです。この血液量に対して心臓の収縮力が変化することを「フランクスターリングの法則」といい、この法則は下の図のように縦軸を一回心拍出量、横軸を前負荷で表すことができます。この図から前負荷が増大すると心臓は収縮を頑張って一回心拍出量も増加しますが、前負荷が過剰に大きくなった状態が続くと、心臓は頑張りすぎてしまいその結果、心筋がペラペラに・・・ついにはうまく収縮できず一回心拍出量も低下してしまいます。
この状態となったものがいわゆる「心不全」ということになります。正常の心臓と心不全の心臓のスターリング曲線を比較すると分かりますが、心不全とは心臓の「ポンプ作用」が低下した状態なので一回心拍出量は低下するということになります。
後負荷(afterload)
後負荷とは、心臓から血液が送り出された後の血管抵抗をさします。これは前負荷よりもとても考えやすく下の図を見ると・・・
上の図に比べ下の図は石灰化による血管抵抗の増加(後負荷)に伴い血液を拍出するために力(矢印)が大きくなっていることが分かります。よって、後負荷が増大すると心臓に負荷がかかるわけです。
さてさてさて・・・だいぶ遠回りをしましたが、今回の症例です。
患者はDMから透析になり心不全となっています。透析患者の多くは尿が出ないため体内ボリュームが溢水状態=静脈血が「うっ滞」しているわけです。このことから考えられるのは、この図から・・・
右心系前負荷が増大しているということです。と、いうことは、静脈系に還ってくる血液を減らす事が目的となるので目標となるのは「静脈還流量の減少」となります。多くの人工呼吸管理の場合、この「静脈還流減少」は血圧低下を招く不利益なものと考えられていますが、このような心不全症例ではむしろ「効果」の方が大きくなります。ようするに世間でNPPVの「良い適応」と言われる心不全症例はこのような機序によって効果があらわれるわけです。
また、人工呼吸管理を行うにあたって重要なポイントとなるのが静脈還流に大きく関わるパラメーターである「呼気終末陽圧(PEEP)」やNPPV管理でいうCPAP圧、EPAPがこれにあたります。
よって、今回の症例に対するNPPVのポイントは酸素投与とEPAPによる前負荷軽減。
S/Tモードを使用するとライズタイム設定を行わなくてはならなくなり透析クリニックなどの不慣れな施設では患者流速の観察が難しくNPPV装着による苦痛を与えてしまう可能性が高くなってしまいます。
また、以前の記事で書いていますが、NPPVに不慣れな施設ほどリークを極端に嫌う傾向が強いと思いますので簡便なモードであるCPAPを選択し回路外れがならない程度のマスクフィッティングを行う事がベストアンサーだといえます。
今回は、循環器系の視点を基本から見直しNPPV設定を考えてみました。多くの患者さんが「基本」にかえればよりよき「呼吸」ができる状態に近づけれますので今後も頑張りましょう!



コメント
0 件のコメント :
コメントを投稿